子宮体がんって、なに?
前回書いたように、子宮体がんの検査のためにMRIまで受ける羽目になったわけですが、そもそもどうして筋腫があることで子宮体がんの検査ができなかったのでしょう?
それに、婦人科検診などでメジャーな子宮頸がんとは、何が違うの?
なぜ、乳がんの治療としてのホルモン剤の摂取が、子宮体がんの確率を上げることになるのかしら?
あらためて考えてみると、あれこれよくわかっていないことに気づきました。
乳がんサバイバーとしても重要なことです。これはちゃんと知らなくちゃ!
場所だけでなく原因も年齢も違う、子宮体がんと頸がん
まず、子宮に関連するがんは大きく分けて2つあります。
子宮体がんと子宮頸がんです。
この2つはまず、子宮内で発生する場所が違います。
子宮頸がんは、子宮(頸部)の入り口である外子宮口のあたりに発生する事が一番多いがんです。
対して、子宮体がんはもっと奥、子宮の袋状になった部分に生じるがんのことを指します。この部分を子宮内膜といい、月経が起きる主な元です。そのため、子宮内膜がんとも呼ばれることもあるそうです。
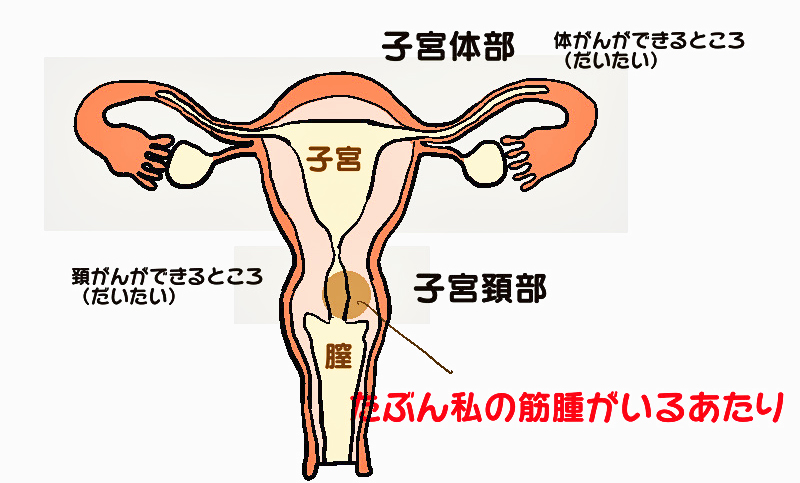
イメージとしては、入口の周辺か、内部の奥まったところの違い、そんな風にイメージすればいいかもしれません。
私の筋腫は入口あたりにあるようです。そのため、体がんの検査のために細胞をとる器具を奥まで差し入れることができなかった、ということだったらしいです。

場所だけでなく、原因も違います。
子宮頸がんと子宮体癌の違いに関しては、「MyAge 2021 春号」の閉経特集を監修された「聖順会ジュノ・ヴェスタクリニック八田」の八田真理子先生に教えていただきました。
子宮頸がんはほぼHPV(ヒトパピローマウイルス)感染が原因です。以前は妊娠、出産が多いほど発症しやすいといわれたこともありましたが、いまはそれだけではありません。未婚でもたった一人の男性との性交渉でも子宮頚がんを発症しています。あくまでも「HPV感染による持続的炎症があり、そのまれな合併症が子宮頸がん」です。
一方で、子宮体がんは、以前は高齢者に多いとされてきましたが、今は若い女性にも増えています。「子宮体がんは主にエストロゲンという女性ホルモンが関与しており、閉経後の女性に多いと言われてきましたが、近年若い世代の女性に増加傾向にあります」。
つまり、私の乳がんもエストロゲンと関連があるので、子宮体がんの発生確率に関係してくるわけなのですね、納得です。
企業などの健康診断で、オプションで婦人科検診がついているケースだと、だいたいマンモグラフィーと子宮頸がんの検診が多い印象があるのですが、それは年齢的なものも大きな理由だったのだと知りました。
確かに、今まで体がんの検診を受けた記憶がないと思っていたのですが、そんな理由だったのですね。でも、近年若い世代に子宮体がんが増加傾向ということであれば、今後それも変わっていくかもしれませんね。いろいろなるほど、です。
どんな年代でも定期検診は重要
この前の回にも書きましたが、私は30代後半に、放置していたら子宮頸がんに発展していたかもしれない子宮頸部異形成を経験しています。
まだがん化する前の異形成状態で見つかったので、数年経過観察を行い、その後日帰り手術で除去しました。
今回の乳がんのように大掛かりな手術でもなく、本当に簡単で、ずいぶん拍子抜けした覚えがあります。
だからといって、もちろん、子宮頸がんが軽い病気であるわけではありません。知り合いにかなり進行してから見つかり、子宮の大部分を摘出することになった方もいます。特に子宮頸がんは初期には全く症状がないのが普通だそうですから、早く見つけることに越したことはありません。
私がこの異形成を発見した理由が、今ではむくむくと育ってしまった子宮筋腫でした。ごく小さい筋腫が見つかったことから、定期的に検査をしていたことで、早期に発見することが可能になったのです。
反対に、子宮体がんの場合は、生理の原因である子宮内膜の異常であることから、初期の段階で不正出血がみられることが多いそうです。年齢的に閉経している可能性もある年代だったら、出血は一つの目安になるかもしれません。
今回の結果はOK、だけどこれからも
さて、MRIの結果は、確かに筋腫がどーんと6cmほどあるけれども、内膜あたりはきれいだし不正出血もないことから、経過観察でOKとのお墨付きをいただきました。一安心です。
でも、だからといって、ずっと大丈夫という保証はありません。
乳がん再発のことばかり頭にありましたが、今回のことで改めて子宮にも意識を向けないといけないと感じました。
パーツが違っても、どれも私の身体の一部です。がんに取りつかれたり負けたりしないよう、上も下も定期的に検診を受けつつ元気に過ごしていきたいと思います。