【教えていただいた方】

経営学修士(MBA)。 専門は、医療未来学、放射線医学、核医学、医療情報学。 東京大学医学部22 世紀医療センター准教授、会津大学教授を経てビジネスに転じ、製薬会社、医療機器メーカー、コンサルティング会社等を経験。創薬、医療機器、新規医療ビジネスに造詣が深い
未来を予測できるのはなぜ?
—―まず伺いたいのは、初歩的な質問です。奥先生はなぜ、未来に起こる医療について正確な予測ができるのでしょうか?
僕は占い師ではありません(笑)。でも、なぜ先のことがわかるのか。書籍などを通じてお伝えしている、医療の未来予想の根拠は、Web上では公開されている既知のものだからです。
難しい病気を治すための技術開発は、ある日突然世に出るわけではありません。長い時間をかけて開発され、治験も行われる。その過程は論文や治験データベースで公開される。プロセスは実は、丹念にネット検索をすればわかることなんです。
ーーつまり、「そんな新薬が出たの?」と私たちが驚くようなニュースも、SFのことではなくて、「もう決まっていた未来」ということなんですね?
そうです。医師としては、自分の健康を自分で守る範囲では、ぜひ皆さんには情報リテラシーを持っていただきたいとは思います。でも、多くの人が医療科学のプロセスやらテクノロジーやら、専門知識をいちいち調べるのは大変ですよね。なのでそこは私がわかりやすく答えたり、本を書いたりしますから、ぜひそれをお読みください。
—―なるほど。よくわかりました(笑)。
がん治療に貢献するふたつの特効薬
—―著書『未来の医療年表 10年後の病気と健康のこと』(講談社現代新書、2020年)では、「2035年 がんの大半が治癒可能に」とありました。2024年現在の状況はどうでしょう?
「人はいつか死ぬ」という前提の上で言えば、がんの治癒については順調に、コントロールできるよう進化していると思います。ただし膵臓がんや胆管がんなど、根治が難しいといわれる一部のがんは、やはりまだ難しいまま、という状況ではあります。がんという病気の特徴として、進行が早い人、亡くなる人はゼロではありません。けれど全体として亡くなる人は激減しているし、余命も長くなり、がんになっても10年生きて、海外旅行にも行けた、といった話は多くなっています。
—―がんは、なぜ治せるといわれるようになってきたのでしょうか。
ひとつめのポイントは、がんは遺伝子の異常によって起こる病気という背景がはっきりわかったことですね。昭和の時代は、「遺伝も関係あるかもねぇ…」ぐらいで、お医者さんにとっても、「多くの人が一定の確率でかかってしまう怖い病気」という認識だったんです。
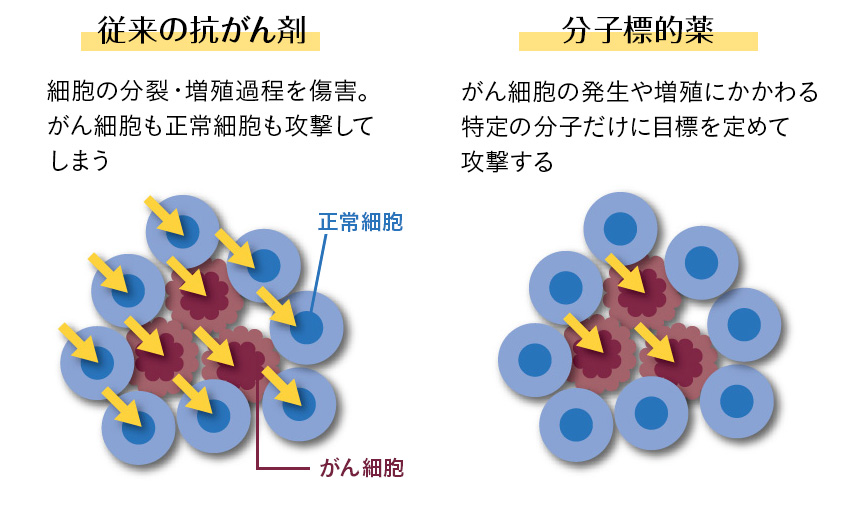
ふたつめのポイントは、それが2000年代に入り、遺伝子の解析技術が飛躍的に進んだこと。遺伝子を解析し、異常をきたしている遺伝子を修正すれば、がんは治せるとわかったことで、分子標的薬という抗がん剤が誕生しました。これは遺伝子の異常を修正し、やっつけてくれる薬です。この分子標的薬は、OurAge読者の関心事のひとつの乳がんはじめ、胃がん、血液がんからその開発が始まりました。
【分子標的薬の仕組み】
—―ということは、乳がんは治せるがんになったと言えるのですか?
ええ、そう思います。
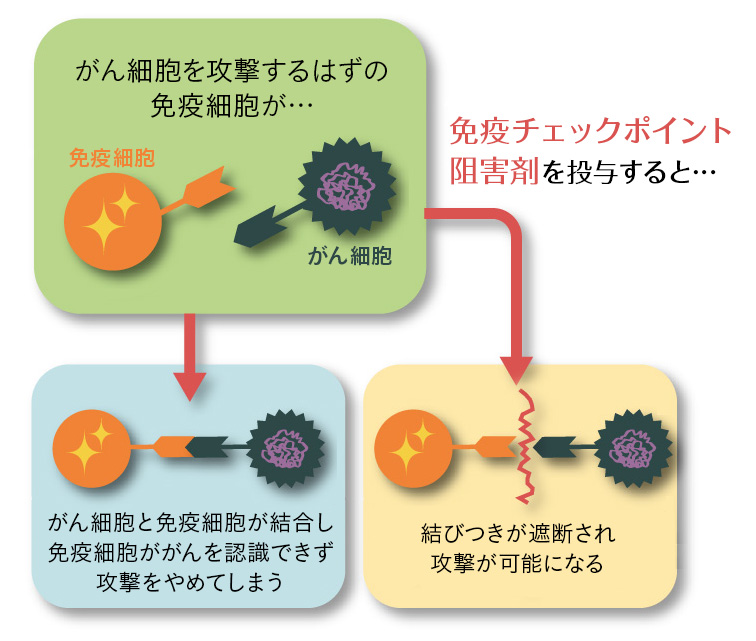
分子標的薬の活躍に加えて、タイミングよく現れたのが、2018年に本庶佑(ほんじょ たすく)博士らが開発してノーベル生理学・医学賞を受賞した免疫チェックポイント阻害剤です。この薬によって、人間の免疫力ががんを見逃さず、本来の免疫力を発揮して、がんをやっつけろ!と指令を送れるようになったんですね。つまり体の免疫機構そのものが、がんとの闘いに参加してくれるようになったというわけです。
【免疫チェックポイント阻害剤とは…】
子宮頸がんや卵巣がんはどうなる?
—―乳がん以外の、女性特有のがんについての未来はいかがですか。
まず、子宮頸がんのことからお話しする必要がありますね。子宮頸がんについては、その原因がヒトパピローマウイルス(HPV)というウイルス性発がんであることがすでに解明されています。がんは遺伝子の病気ではあるものの、そのきっかけを作るのがウイルスであるとわかっている以上、やはり対策の第一歩はHPVワクチンを打って予防をすること以外にない、と僕は考えています。
―HPVワクチンについて日本では、メディアが副作用について過剰に報道したことによって、接種の啓発を控えるような動きになってしまいましたよね。
国家政策としてHPVワクチン接種を推進している欧米や北欧では、子宮頸がんによる死亡率がとても低いのです。しかし日本では、年間約2800人が亡くなっていたため、2020年に出版した『未来の医療年表』では、「2020年7月、国際的標準の9価HPVワクチンの製造販売が、医薬品医療機器総合機構(PMDA)によって承認された」と、紹介しました。
「価」とは、ワクチンが有効なウイルス型の数で、9価は「9種類のウイルスの感染を防ぐことができると期待される」という意味です。でも日本ではこれまで2価と4価の製剤しか承認されていなかったんですね。なので、「この(9価承認の)流れによって、HPVワクチンをめぐる状況も動き出す可能性がある」ともお伝えしました。
予測どおり、2023年4月以降、厚生労働省は9価HPVワクチンを定期接種とする方針を決めて、さらに接種の呼びかけが中止されていた約9年間、接種を受けないまま対象年齢を過ぎた女性(1997年4月2日から2007年4月1日までに生まれた女性)についても、2024年度まで全員が無料接種の対象とするという措置がとられました。
記事が続きます
――HPVの9価ワクチンについても、実は決まっていた未来だったんですね!重篤といわれる卵巣がん、またその他の難しいがんの未来はどうなっていくのでしょう?
卵巣がんに関しては、女性器のがんの中では重篤なものですが、先述の膵臓がんや胆管がん、脳の悪性腫瘍などと同列の難しさではないと思っています。
難治性卵巣がんについても、2023年、遺伝子のスイッチであるエピゲノム異常が突き止められ、新薬につながる可能性が出てきています。ただ、5年先に登場する新薬については、もう治験が始まっていなければならないんですね。だから、すでにわかっている情報から予測すると、治すことが難しいがんについては、5年先ではまだ達成しない可能性が高いと見ています。
10年先になると、この本に書いたものなどのどれかがモノになるかもしれません。けれどもっと将来、例えば今20代の人ががんの適齢期になる頃には、「昔は治らないがんってあったそうだけど、今はないよね」という未来が、きっとやってくると思っています。
――それは希望が持てます!
今日現在で言えば、分子標的薬とチェックポイント阻害剤が最強の組み合わせで、それは今後10~15年は変わらないと思います。5年生存率が今の3倍に伸びるとか、難しいがんをすべて撲滅するには、このふたつ以外の新しいテクノロジーの登場が必要です。
実際、2020年にノーベル化学賞を受賞して話題になったゲノム編集技術のCRISPR-Cas9(クリスパー・キャスナイン)*の創薬については、第一世代が2023年から出てきています。ですが、これも「はらたいらさん、いやクリスパー・キャスナインに全部!」というようなことではなくて(笑)。まだ他の新しい技術が出てくる可能性も多く秘めているんですよ。
*DNAの二本鎖切断を原理とする遺伝子改変ツール。
――未来のテクノロジーや進化りつつも情報はアップデートして、できる予防なり、健康維持を引き続きしていきましょう!ということですね。
はい。そのとおりです。
イラスト/内藤しなこ 取材・文/井尾淳子